第 4 章 認知症精密検査 II: 身体的、神経学的、精神的状態の検査
———————————-
重要な概念
・認知症精密検査における身体検査および神経学的検査の主な目的は、認知障害を引き起こしている、または悪化させている治療可能な医学的要因を特定することです。
・精神状態検査(MSE)は、認知障害の一般的なスクリーニングを提供し、認知障害や行動上の問題を引き起こしている、または悪化させている可能性のある精神症状を特定します。
・Mini-Mental State Exam (MMSE) Mini-Cog および Clock Drawing Test (CDT) は、人気があり有益な認知症スクリーニング ツールです。
———————————-
認知症の精密検査で関連するすべての病歴が得られたら、次の当然のステップは、患者の身体的、神経学的、心理的機能を検査することです。各検査の範囲は臨床医の専門分野によって異なります。例えば、神経内科医は他の臨床医よりも徹底的な神経学的検査を行う可能性が高いが、老年精神科医のMSEは非精神科医が行うものよりも長く、より具体的である可能性がある。ただし、この章では、すべての臨床医が各領域で徹底的な検査を実施し、その後記録を検討し、ギャップを埋めるために適切な紹介を行うことを前提としています。
場合によっては、認知症の完全な精密検査では、最良の診断と治療計画を立てるために、他の臨床専門家への紹介からの意見が必要になります。
*身体検査および神経学的検査
認知症精密検査における身体検査および神経学的検査の主な目的は、認知障害を引き起こしている、または悪化させている潜在的に治療可能な医学的要因を特定することです。基本検査の概要は、付録 A のポケット カード A.3 にまとめられています。個人が検査のためにオフィスに入った瞬間から、医学的病気の身体的症状がすでに存在している可能性があります。神経学的徴候および症状は一般に特定の種類の認知症に関連しており、それらの存在は鑑別診断の範囲を狭めるのに役立ちます (表 4.1)。特に抗精神病薬を服用している患者における最も重要な神経学的所見の 1 つは、錐体外路症状の存在です。
———————————-
表 4.1.神経学的所見と関連する認知症の種類


———————————-
錐体外路症状の発現には、パーキンソニズム、ジストニア、アカシジア、遅発性ジスキネジアなどがあります。パーキンソン病とは、パーキンソン病の症状を模倣する副作用を指し、筋肉の固縮、動きの鈍化(運動緩慢)、安静時振戦などがあります。筋肉の硬直は、顔の表情のこわばりや仮面の表情、引きずり歩きや魅惑的な歩き方、あるいは歯車の硬直として現れることがあります。
———————————-
ヒント
歯車の硬さをテストするには、片手を患者の上腕二頭筋の上に置き、患者の手を掴んで前腕を上下に動かします。腕が歯車の上で動いているかのように、上腕二頭筋のラチェット運動を感じてください。
———————————-
パーキンソン病振戦は 1 秒あたり 3 ~ 6 サイクルでリズミカルで、安静時に最も顕著です。それは頭、口、手足に見られます。ジストニアは、筋肉群の異常で痛みを伴う収縮やけいれんを伴い、頻度は低くなります。アカシジアには、脚の不快な運動の落ち着きのなさが伴います。ジスキネジアは、異常な不随意の筋肉の動きであり、影響を与える可能性があります。
あらゆる筋肉群。遅発性ジスキネジアは、晩年に自然発生的に、または抗精神病薬に対する遅れた(したがって遅発的な)反応として発生する症候群です。これは高齢の女性でより一般的である傾向があり、治療の最初の1年間に従来の抗精神病薬(ハロペリドールなど)で治療された高齢患者の30%から40%に発生する可能性があるのに対し、治療を受けた患者の5%未満に発生する可能性があります。新しい非定型抗精神病薬を使用します(これら 2 種類の抗精神病薬の詳細については、第 14 章を参照)。
*精神状態検査
MSE は認知症精密検査の中心です。身体検査と同様に、MSE は患者が検査室に入った瞬間に始まり、患者が退室するまで続きます。標準 MSE の基本コンポーネントには、外観、態度と行動、音声と言語、感情と気分、思考プロセス、思考内容、および認知が含まれます (付録 A のポケット カード A.4 を参照)。次のセクションでは、認知症の評価における MSE のいくつかのユニークな側面に焦点を当てます。
※外見・態度・行動
患者の外見(身だしなみや服装、歩き方、運動活動、表情)そのものと、面接官に対する態度や面接の内容が、現在の状況と診断の手がかりとなります。たとえば、身なりが汚かったり、悪臭を放っていたりする患者は、着替え、身だしなみ、入浴、トイレの際により多くの援助を必要とするかもしれません。自発的な運動の欠如は、無関心またはパーキンソニズムを反映している可能性がありますが、徘徊やペーシングなどの運動性の落ち着きのなさは、動揺、失認(患者が周囲を認識せず、探索または立ち去ろうとしている)、または静座不能を示している可能性があります。顔の表情は、根底にある不安、憂鬱、または動揺の感情を反映している可能性があります。予約中に混乱したり混乱したりする反応の一部として当惑したり焦ったりする人もいます。他の人はインタビューへの協力を拒否したり、根底に恐怖や偏執症の存在を示唆して敵対的な態度で反応したりする場合があります。最初の観察はさらなる調査によって裏付けられる必要があります。
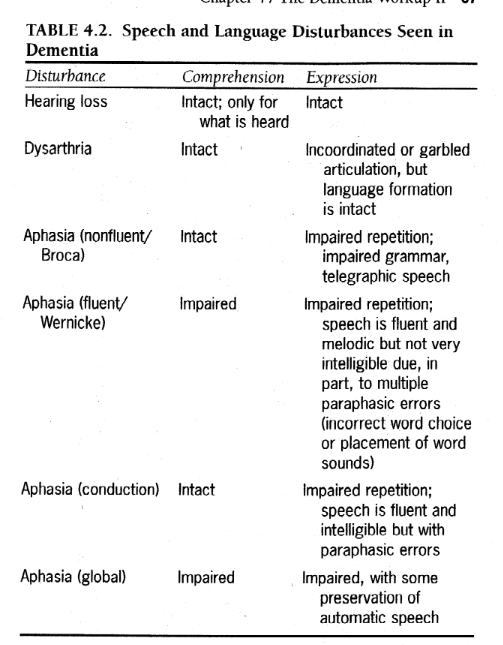
*スピーチと言語
トーン、音量、質、明瞭度など、個人のスピーチの特徴に注目する必要があります。さらに、臨床医は、思考が言語に、言語が思考に変換される患者の言語の理解と表現を評価する必要があります。臨床医は、患者が面接者の質問を聞き、応答できるようにする必要があります。ほとんどの認知症の形態における言語障害の最も重要な形態は失語症であり、これは理解力、表現力、あるいはその両方における基礎的な障害を特徴としています。失語症と構音障害および失語症を区別することが重要です。構音障害は、音声の物理的生成の調整不全を特徴とし、声の筋肉や神経、あるいは中枢神経系、特に小脳の関連制御センターの損傷によって引き起こされます。感情的な調子の欠如は、非韻律的な発話の特徴であり、脳卒中や頭部外傷によって引き起こされる可能性があります。言語の変化や異常も、一部の精神疾患の特徴となる場合があります。たとえば、大声で高圧的なスピーチは、抑制がなくなった躁状態で発生します。重度のうつ病により、声がほとんど聞こえなくなる人もいます。アイテムの名前を生成する際の障害はアノミアと呼ばれます。言語障害の主な形態の説明を表 4.2 に示します。
———————————-
表 4.2.認知症に見られる言語障害

———————————-
*感情と気分
感情は検査官によって観察される患者の感情の調子を指しますが、気分は患者の感情の主観的な説明を指します。感情は現在の感情状態とも表現されますが、気分はより永続的な、または特徴的な感情状態です。認知症は、感情の生成と形成に重要な要素である脳の大脳辺縁系や、感情表現の選択と適切さを決定する前頭葉に損傷を与える可能性があります。認知症の後期段階では、感情は自己報告の気分よりも正確な感情状態の指標となります。
———————————-
ヒント
気分について質問すると、重度の認知症を持つ協力的な人は、すべての質問に「はい」または「いいえ」で答えるなど、直接的ではあるが不正確な回答をすることがあります。シンプルに「悲しいですか?」と聞いてみると、患者が「はい」と答えたからといって、すぐにうつ病の要素が存在すると結論づけないでください。幸せかどうか尋ねると、彼または彼女も「はい」と答えるかもしれません。そのような応答スタイルが疑われる場合は、複数の質問を繰り返してから、同様の方法で反対の質問をしてください。すべての質問に「はい」と答える人、またはこれらの質問を 2 回尋ねたときに一貫して答えない人は、明らかに信頼できる歴史家ではありません。
———————————-
認知症における一般的な感情の変化には、過敏性、不安定さ(つまり、急激な変動)、無関心の増加が含まれます。臨床上の課題は、感情の変動が実際の気分障害を構成するかどうかを判断することです。次の臨床場面を考えてみましょう。
———————————-
臨床ビネット
ウォラック夫人は、血管性認知症の病歴を持つ 81 歳の長期介護入居者でした。日中、彼女は明確な理由もなく頻繁に泣くことが注目されました。時々、大きな音に驚いてすすり泣き始めることもありました。看護スタッフや家族は、彼女が重度のうつ病であることを懸念した。
———————————-
臨床ビネット
皮質下認知症を患う88歳の男性クレムトさんは、65歳連れ添う妻と自宅で暮らしていた。彼は一日中車椅子に無表情で座り、テレビを見つめ、決して会話を始めませんでした。彼は椅子の上でほとんど動きませんでした。彼は妻の提案には同意していましたが、「はい」か「いいえ」の返事でおざなりに答えました。
———————————-
いずれの場合も、現在の感情や気分を病歴や検査の他の部分と関連付けることが重要です。たとえば、ウォラック夫人には脳卒中による前頭葉と皮質下の大脳損傷の病歴がありました。彼女はいつも落ち込んでいることを否定し、食欲と睡眠も良好でした。彼女の感情は、うつ病や躁状態よりも、感情失禁または不随意感情表現障害としても知られる神経症候群仮性球麻痺をより反映していました。逆に、クレムト氏は、感情以外にうつ病の症状が見られなかったため、うつ病というよりも無関心で、活動へのさらなる参加を奨励する妻の努力に何の抵抗も示さなかった。第 15 章では、認知症、うつ病、無関心を区別する方法について詳しく説明します。
*思考プロセス
思考プロセスの混乱は、認知症そのもの、あるいは関連する精神病や別の精神疾患の症状である可能性があります。原因に関係なく、個人が質問に答えたり、歴史を提供しようとしたりすると、思考プロセスの障害が見られることがあります。重度の記憶障害のある人は、作文をして、質問に近い答えを返したり、質問に関係のない答えを返したりすることがあります。彼らは、多くの無関係な情報や状況に関係する情報、またはわずかに関連した情報や関係のない情報を提供することによって過剰に補償する可能性があります。前頭葉の回路が損傷すると、同じような考えを繰り返したり、固執したりすることがありますが、これは強迫観念を反映しているように見えることがあります。患者の抽象的思考がさらに損なわれると、アイデア間の結びつきが緩くなったり、論理的でなくなったりすることがあります。最終的に、認知症の思考プロセスは非常に貧弱になり、(失語症により)言葉とアイデアを同一視できなくなったり、(失認により)議論の主題を認識できなくなったりすることさえあります。これらの変化は、重大な応答遅延や待ち時間、あるいは無言として現れる場合があります。ただし、より自動化された思考や過剰学習された思考形式を表現している場合など、重度の失語症であっても患者は依然としてコミュニケーションができる場合があります。以下の臨床面接は、認知症による思考プロセスの障害を示しています(I、面接官、P、患者)。
ブリル夫人は 69 歳の女性で、アルコール乱用歴、アルツハイマー病 (AD) の可能性、およびウェルニッケ・コルサコフ病を示唆する重度の短期記憶障害を持っています。彼女は認知症のため、思考を思い出したり結びつけたりすることがほぼ不可能になっています。
I: おはようございます、ブリルさん。元気ですか?
P: ああ、はい、ありがとう、会えてうれしいです。調子はどうですか?私:わかりました、ありがとう。あなたは医者に会いに来ました。 P: はい(微笑みながら)、あなたが私にそう言ったと思ったのですが…まあ、それはとてもいいですね!
私:なぜここにいるか知っていますか?
P: もちろん、それについては私は見ました。 信じられますか?彼女も私たちと一緒にいました。
I: お医者さんに診てもらいに来たんですね。
P: 医者はここにいるんですか? OK、そこでは楽しい時間を過ごしました。あのフラワーセットはすぐそこにあったと思います。
I: ベル博士に会いに来たんですか? P: それは私にも来るんですか?今行かなければいけないようです。
ローレン氏は、重度のアルツハイマー病を患う 92 歳の男性で、思考と反応の遅れが乏しく、学習しすぎではあるが失語症の反応がいくつかあることを除いて、ほとんど口がきけないように見えます。
I: おはようございます、ローレンさん!
P: おはようございます、ああ…….
I: ローレンさん、調子はどうですか?
P: (試験官を見つめながら 30 秒間停止) ああ…………わかりました。
I: ローレンさん、痛みはありますか?
P: (15 秒間の沈黙) ああ….. (沈黙)。
I: ローレンさん、痛みはありますか?
P: いいえ。
私:今日は会っていただきありがとうございます!
P: ありがとうございます…….そうそう。
※感想内容
思考内容の評価では、妄想、幻覚、自殺願望または殺人願望などの要素が調査されます。また、洞察力や判断力も評価されます。妄想は誤った固定観念であり、認知症では通常、妄想、誇張、または奇妙なタイプで構成されます。最も一般的な妄想には、配偶者が浮気している、薬は有毒である、または介護者が危害を加えようとしているという妄想的な信念が含まれます。誤認は、認知症に関連する妄想のもう 1 つの一般的な形式であり、人はその人が本当のアイデンティティではない誰かであると信じ込んでいます。一例としては、養護施設にいる別の女性が自分の妹であるか、看護師の一人が自分の母親であると(単に混乱しているだけでなく)確信している認知症の女性が挙げられます。これは、身近な人が詐欺師に取って代わられたと思い込む妄想性障害であるカプグラ症候群に似ています。
幻覚は、聴覚、視覚、そしてそれほど一般的ではありませんが触覚や嗅覚の誤った感覚です。幻触覚は物質の離脱を示唆し、嗅覚幻覚は側頭葉発作に関連しています。幻視は、まれなシャルル・ボネ症候群で発生するように、視覚障害を伴う場合があります。この症候群では、他に精神症状のない人が、通常はほとんど精神的苦痛を引き起こさない鮮明な幻視(時には小柄な人や小人が動き回る幻覚)を経験します。幻覚や妄想は、パーキンソン病の治療に使用される薬剤、特にカルビドパ(シネメット)の一般的な副作用です。幻聴は、重度のうつ病に関連する精神病を含む精神病状態で遭遇する最も一般的な種類の幻覚です。
認知症患者の MSE では、次の例が示すように、実際の妄想または幻覚と混乱した思考を区別することが重要です。
オード夫人は、中等度のアルツハイマー病を患う 90 歳の女性でした。彼女は医師に、先日母親が見舞いに来たことを話しました。彼女は泣き始め、母親から死期が近いことを告げられたと主張した。
オード夫人の体験は、母親が死から戻ってきたという妄想的な信念だったのだろうか?それは訪問者が実際に自分の母親であると彼女が信じた誤認妄想だったのだろうか?彼女は母親を見る幻覚を見ていたのだろうか?彼女は、見た目も性格もいつも母親を思い出させ、体調が優れないと告げた娘が最近訪問したことに単に混乱しただけだったのだろうか?これらすべての可能性を MSE で検討する必要があります。
もう 1 つの注意点: この例が示すように、精神病の症状と実際の経験を区別するために、患者の報告が正確であることを必ず確認してください。
ミロスさんは軽度の認知症を患う 82 歳の女性で、幻視への懸念から、介護施設のソーシャルワーカーから精神科医に紹介されました。ミロス夫人は、自分の部屋の壁から出てくるのを見た「虫」について医師に詳細に説明しました。彼女が見ていると主張する虫に対する彼女の感情的な懸念は幻覚を示唆しているように見えましたが、医師はソーシャルワーカーに彼女の部屋を検査するよう依頼しました。アリの大規模な侵入が発見され、ミロス夫人の懸念が真実であることが確認されました。
この場合、ミロス夫人は信用できないという当初の信念が、偽の精神症状の薬物治療につながった可能性がある。場合によっては、被害を受けた、または強奪されたという個人の主張が真実である可能性があるため、被害妄想的な懸念についても同様のアプローチを避けなければなりません。
治療法は、思考プロセスや内容の障害が認知症によるものなのか、精神疾患によるものなのかによって左右される可能性があります。たとえば、思考力が乏しく発話の遅れがある人は、ほとんど口がきけないように見え、基本的なニーズを伝えることができない場合があります。これが進行した認知症によって引き起こされている場合、できることはほとんどありません。ただし、重度のうつ病が原因の場合は、抗うつ薬で大幅な改善が見られる場合があります。以下のいくつかは、これらの区別を行うのに役立ちます。
・発症。精神障害はより急速に発症する傾向があるが、認知症による障害は、大規模な脳卒中の場合を除いて、より緩やかである。
・コース。認知症による認知機能の喪失は永続的な傾向があるのに対し、精神症状は変動する経過をたどる場合があります。
・歴史。これは病気が再発する可能性が高いことを示すため、その人が以前の精神疾患のエピソード中に同様の症状を経験したかどうかを判断する必要があります。
・随伴症状。手がかりとなる可能性のある他の精神症状は存在しますか?たとえば、うつ病の可能性があるかどうか疑問に思っている臨床医の場合、うつ病の診断を裏付けるような睡眠、食欲、活力の変化が生じましたか?
・一貫性。患者の思考プロセスの障害は認知症の段階と一致していますか?たとえば、初期段階の認知症患者における深刻な思考の貧困は、この段階での認知の変化と一致しません。したがって、重度のうつ病の可能性が高いと考えられます。
・治療に対する反応。認知症による思考プロセスの障害は精神科薬に反応しませんが、対象を絞った精神科症状には反応する可能性があります。
*自殺願望と殺人願望
認知症のリスクが高い人は自殺のリスクも高いため、臨床医は自殺念慮や殺人念慮について尋ねる必要があります。米国では、医学的問題、慢性的な痛み、重大な心理社会的損失を抱えた高齢の白人男性が、完全自殺のリスクが最も高いグループとなっている。このリスクは、個人が認知障害の増加に反応している可能性がある認知症の初期段階、特に関連するうつ病および/または判断力の障害が存在する場合に増加する可能性があります。特に介護者は、病気の配偶者や親に対して自殺、さらには殺人の考えや行動を起こす危険にさらされている可能性があります。高齢者の自殺・殺人はまれですが、一方の配偶者が重病で、もう一方の配偶者(通常は夫)が介護の負担に圧倒されている夫婦によく見られます。
受動的な自殺念慮は、認知症で見られる自殺念慮のより一般的な形式であり、さまざまな形があります。人は生きることに対する絶望感や嫌悪感を表明し、朝起きられないかもしれない、すぐに死ぬかもしれない、あるいは何らかの形で殺されたらいいのにという無関心や願望さえも表明するかもしれません。受動的自殺念慮と能動的自殺念慮の境界線には、間接的な生命を脅かす行動が存在します。これは、食事、薬の服用、治療の拒否など、怪我や死につながる可能性のある危険な行動で構成されます。
絶望感、憂鬱、または怒りの感情が積極的な自殺念慮を引き起こす可能性がありますが、自殺念慮が実行されるリスクを引き起こすには、正常な実行機能が必要です。したがって、認知症が進行するにつれて、そのような考えはより曖昧になり、組織化されなくなります。認知症の初期段階にある人の中には、家族や臨床医に自分の考えを打ち明ける人もいますが、誰にも自分の意図を伝えずに準備を進める人もいます。認知症の後期段階では、計画を立てて実行する能力が失われ始めます。ただし、まれに家族の援助が得られる場合もあります。
自殺願望や殺人願望を探る可能性がある MSE の質問には、次のようなものがあります。
・人生には生きる価値がないと感じることがありますか?
・朝起きなくても問題ないと思ったことはありませんか?
・生きることに疲れていませんか?
・自分や他人を傷つけることを考えたことはありますか?
・自殺を考えたことはありますか?
・愛する人の命を終わらせたいと思ったことはありますか?彼らを殺すことについて?
最後の 2 つの質問は確かに最も直接的であり、最終的には尋ねる必要がありますが、最初の一連の質問は可能です。
時には、患者を引き込み、議論を促すために、より穏やかな導入を提供します。誰かがこれらの質問のいずれかに「はい」と答えた場合、フォローアップの質問で、その人に計画があるかどうか(過剰摂取など)、計画を実行する手段(錠剤の隠し場所など)、および計画を実行する意図があるかどうかを判断する必要があります。そうする(例:「回復しなければ、人生を終えるだろう」)。その人が過去に自殺未遂をしたことがあるかどうか、家族に自殺歴があるかどうかを知ることも重要です。
一人暮らし、または地域で介護者とともに暮らしている個人については、自殺のリスクを調査し、適切な予防措置を積極的に講じる必要があります。長期介護では、多くの人が定められた計画を実行するには無力であることがよくありますが(例、車椅子で生活し、環境が整っていない人が窓から飛び降りそうになるなど)、彼らを過小評価すべきではありません。フォローアップの質問では、何かが起こる相対的な危険性を判断するために、また、悲しみ、絶望、無力感、無価値感、混乱、および悲しみ、無価値感、混乱、および悲しみなどの感情を明らかにするために、自殺または殺人の考えに関するあらゆる範囲の思考や感情を調査する必要があります。伝わってくる絶望感。
———————————-
キーポイント
自殺願望が報告されるたびに、臨床医は他のうつ病の症状の有無を調べる必要があります。一見無害なコメントや一時的な絶望感でも、治療されていないうつ病の可能性があります。このような表現を真剣に受け止めることで、臨床医は患者と家族に共感と懸念の重要なメッセージを送ることができ、それ自体が命を救う可能性があります。
———————————-
*洞察力と判断力
洞察力は、記憶機能、知能、抽象的思考、自意識といった要素に依存します。これらの要因は、個人がその日から次の日までの洞察をどの程度記憶できるか、病気の過程についての理解と自分の状態の変化を認識する能力、そして自分自身の変化をどの程度認識しているかを決定します 。進行性認知症ではこれらすべての認知能力が低下し始めるため、病気の過程の初期に得られた洞察力は最終的には失われます。 MSE では、洞察力の評価によって個人の認知障害に対する認識が決まり、次のようないくつかの簡単な質問を通じて評価できます。
・記憶力に問題はありませんか?
・考えるのが苦手ですか?
・何か心に異常を感じたことはありますか?
認知症の初期段階で個人がどの程度の洞察力を保持できるかは、諸刃の剣となる可能性があります。記憶障害についての優れた洞察により、一部の人はより慎重になり、援助を受け入れるようになる可能性があります。逆に、この洞察は、増大する混乱感や独立性維持の困難に反応する他の人に、不安、憂鬱、さらにはパニックを引き起こす可能性があります。洞察力が低いと、治療に対する個人の協力レベルが妨げられる可能性があります。運転したり、他人の世話をしたり、機械や器具を使用したり、家計を管理したりすることは、非常に危険で、賢明でなく、あるいは悲惨な結果をもたらす可能性があるという事実にもかかわらず、介護者が手助けしようとする努力に抵抗する場合があります。同時に、洞察力が乏しいために、自分が正気を失いつつあるという恐ろしい認識をせずに済む可能性もあります。
———————————-
ヒント
認知症の可能性を完全に否定しているように見える個人を評価するときは、その人や介護者に診断を急いで突きつけないでください。相手のニーズに関して合意点に達することに重点を置きます。結局のところ、この人は何らかの理由で臨床現場で診察を受けています。合意点を出発点として、さらなる評価と治療を進めます。
———————————-
臨床ビネット
リー氏は 78 歳の元電気技師で、主治医の手配で妻とともに記憶障害クリニックを訪れました。リーさんは足の医者に診てもらいに来たのだと思い込んでいたが、そうではないと言われると激怒した。リーさんは夫の問題が何なのかよくわかりませんでした。 MMSEスコアは30点中18点で、中程度の認知障害があることを示していたにもかかわらず、リーさんは「同年代の他の人と同じように」記憶力が低下していることだけを認めた。しかし、リーさん夫妻も同意した。医師はリーさんに認知症の可能性を伝える代わりに、より多くの支援が受けられる環境に移る必要があると訴え、住居の選択肢について話し合うためにソーシャルワーカーと面談するよう申し出たが、彼らはすぐに同意した。面談の過程で、ソーシャルワーカーは、適切な施設を見つけやすくするために、リーさんにクリニックでより徹底的な検査を受けるよう提案し、その結果、リーさんはアルツハイマー病の可能性が高いことが判明した。同時に、リーさんの長年の知り合いで信頼していた主治医が、関連する臨床検査をすべて実施し、すべての検査結果が得られた後、医師と記憶障害クリニックのソーシャルワーカーが面会した。リー夫妻に相談し、AD の診断の可能性を示唆した。この診断は、記憶力を改善するための投薬と、介護付き生活施設への移行を支援するという文脈で提示されました。リー夫妻はクリニックのスタッフを信頼するようになり、検査結果を理解する時間が与えられたため、診断と援助の申し出をより受け入れました。
リー夫妻や同様の人物の場合、臨床医は決して診断を隠したり、「キャンディーコート」したりしてはなりません。臨床医の義務は、正直で正確な結果と臨床印象を提供することです。しかし、適切な時期に、診断が明らかな場合でも、すべての関連データが収集されるまでは、急いで臨床印象を伝えるべきではありません。
———————————-
ヒント
臨床医の本能は、医学的所見と診断の印象を患者に正直に提示することです。患者を認知症の診断から守りたい場合、患者に何を伝えるかについての家族の制限を尊重することは重要ですが、時には難しいこともあります。臨床医は家族の判断に同意しない場合もありますが、患者の主治医であり続けることに同意する場合は、家族の決定を尊重しなければなりません。最終的に認知障害のある人にどのような情報が伝えられるにせよ、理解できない可能性や不必要な不安を引き起こす可能性のある診断専門用語を使用しないシンプルな方法で行われなければなりません。この話し合いには常に、医療上の意思決定に関与する可能性がある近親者やその他の介護者、または医療代理者として指定されている人が参加する必要があります(詳細については第 17 章を参照)。
判断力は、適切な決定を下す個人の能力を表します。それは個人の抽象的な能力だけでなく、安全と危険、善悪を識別し、社会的エチケットの意識を維持する能力にも依存します。判断力の低下は、軽微な過失から屈辱的な無分別、さらには危険な計算ミスに至るまで多岐にわたります。以下に示す例を考えてみましょう。
———————————-
臨床ビネット
カープ氏は、初期の AD を患う 68 歳の男性でした。娘が止めるよう警告したにもかかわらず、彼はまだ運転を続けていた。ある日、彼はライトが点滅し、一時停止標識が表示されているスクールバスの後ろで停止しなかったため、警察に止められました。警察官と対峙したとき、バスの周囲を運転するのは違法であると知らされたとき、彼は信じられない様子を見せた。
———————————-
臨床ビネット
グリーン夫人は血管性認知症を患う 78 歳の女性で、アパートで一人暮らしをしていました。ある晩、彼女は煙が充満したアパートから火事が起きたと叫びながら飛び出してきた。近所の数人が駆けつけ、彼女が食品の入った段ボール箱を入れたままオーブンのスイッチを入れたのを発見した。なぜそんなことをしたのかと尋ねると、彼女は危険に気づいていないようで、無礼だと近所の人たちを非難し始めた。
———————————-
どちらの場面でも、ある個人が誤った判断を下し、それが不幸な結果をもたらしました。こうした判断の誤りは、特定のルールに関する知識の喪失と社会的エチケットの誤りの両方を反映しています。認知症患者の判断力を評価する最良の方法は、特定のスクリーニング質問に頼るのではなく、そのような出来事について家族やスタッフに尋ねることです。
*認知スクリーニング
認知スクリーニングの目的は、これまでの精密検査の結果によってすでに疑われる認知障害の存在を特定し、定量化することです。理想的な認知症スクリーニング装置は、迅速で使いやすく、信頼性が高く、検査者の訓練、患者の年齢と教育レベル、文化的要因に依存せず、認知症に対して優れた感度と特異度を備えています。もちろん、そのようなテストは存在しません。しかし、いくつかの標準化された手段が利用可能であり、それらはいずれも、注意、集中、見当識、言語スキル、運動能力(実践)、単語と物体の認識、視空間能力などの領域のいくつかにさまざまな程度に焦点を当てています。スクリーニング後に検査官が認知症の疑いの高い指数が存在することを発見した場合、その人はより包括的な神経心理学的検査と、おそらくより広範な精密検査を受けることを検討されるべきである(第 5 章で詳述)。最も広く使用されているコグニティブ スクリーニングは、MMSE、CDT、および Mini-Cog です。
MMSE と CDT の両方の実施には 10 ~ 15 分かかりますが、それぞれから得られる情報は補完的です。時間がさらに限られている場合は、両方を凝縮したミニコグを代用できます。
*ミニ精神状態検査
MMSE は、見当識、記憶の登録と想起、注意、計算、言語、および構成能力を評価する 30 ポイントのスケールです。 1975 年に初めて発表された MMSE (およびその亜種) は、依然として認知症の最も人気のあるスクリーニング手段です。これはおそらく、実施が比較的簡単で迅速であり、所要時間は 5 ~ 10 分であること、および認知症に対する感度と特異度の両方が比較的高いためであると考えられます。また、年齢と教育レベルに基づいた基準も確立しています。 MMSE の欠点には、前頭葉と右半球の機能障害の対象範囲が限られていること、投与とスコアリングの違いにより一貫性のない結果が生じる可能性があるという事実が含まれます。
※ミニメンタルステート検査の実施
患者は情報を求められ、同室にいる他の人の指示や助けなしに、MMSE にリストされている順序で一連のタスクを実行するように求められます。最終的なスコアは合計 30 ポイントに基づいて決定されます。しかし、患者が重度の視覚障害を持っている場合、文章を読み書きしたり、交差する五角形をコピーしたりすることができない場合があります。その場合、それらの項目はスキップされ、結果は合計 27 点から採点されます。視覚障害のある患者の場合、検査を実施する臨床医は、後述するように、物体に名前を付けるタスクを調整する必要がある場合があります。重度の難聴を持つ人に MMSE を施すことは、不可能ではないにしても困難です。このような場合に備えて、増幅されたヘッドフォンを手元に用意しておくことを検討する必要があります。英語を話せない人のために、一部の臨床現場ではクライアントのコミュニケーションのニーズを満たすために MMSE を他の言語に翻訳しています。翻訳版が使用されている場合、臨床医は、標準化された形式は現在は使用されていないこと、その結果、認知症に関する臨床上の決定を下すための最適なカットオフポイントを決定するための確立された基準が存在しないことを念頭に置く必要があります。翻訳版を使用する際のもう 1 つの課題は、「世界」という単語を逆から綴る適切な代替語や、「もしも、そして、しかし」という表現の適切な代替語を選択することです。
MMSE を管理する上で鍵となるのは、質問と採点の一貫した方法を維持することです。なぜなら、両方の微妙な違いにより、スコアがプラス方向にもマイナス方向にも変化する可能性があるからです。各質問について以下に説明する指示は、公開されている MMSE と、いくつかの記憶障害クリニックを含むさまざまな臨床現場での著者自身の経験の両方に基づいています。個々のテクニックは若干異なる場合がありますが、それを使用する必要があります。一貫して、同僚と調和して。
オリエンテーション。患者に、(a) 年、(b) 季節、(c) 日付、(d) 日、(e) 月を教えてもらいます。正しい回答ごとに 1 ポイントを獲得し、スコアは 0 ~ 5 の可能性があります。一部の臨床医は、その日が単なる休日である場合、その日付にポイントを与えることを認めています。次に患者さんに聞いてみましょう
現在の (a) 州、(b) 郡または国、(c) 町または都市、(d) 建物または場所 (病院、診療所など)、および (e) フロア。 0 ~ 5 のスコアで正解するごとに 1 ポイントを獲得します。患者が施設のフルネームを指定しなくても、「病院」と言うのは許容されます。
登録。患者に記憶力を検査したいことを伝えます。 3 つの物体の名前をゆっくりと明確に言い、患者にそれを繰り返すように伝えます。例としては、「リンゴ、ペニー、テーブル」または「ボール、旗、木」などがあります。オブジェクトがカテゴリの観点から無関係であること、および過度に韻を踏んだり頭韻をとったりしていないことを確認してください (たとえば、「ボール、フォール、モール」または「バット、ボーイ、ブルー」などとは言いたくありません)。患者の最初の繰り返しに基づいて 0 から 3 までのスコアを決定し、患者が 3 つの単語すべてを繰り返すことを数回試行します。
注意力と計算力。患者に、100 から始めて各数値から 7 を引くように指示します。 5 回の減算 (93、86、79、72、65) 後に停止します。それぞれの正しい減算に基づいて、患者を 0 から 5 までスコア付けします。例えば、患者が「93、90、83、80、73」と答えた場合は3点、「99、98、97、90、89」と答えた場合は1点となります。シリアル 7 を実行できない場合、または (おそらく低学歴のせいで) 挑戦することさえできない場合は、WORLD という単語を逆からスペルするように依頼することで、そのタスクを代替できます (最初にスペルを順に書くよう求める試験官もいます)。患者は、あなたが WORD ではなく WORLD という単語をはっきりと発音しているのを聞きました。各文字を正しい順序で 1 点獲得し、0 から 5 のスコアを獲得します。たとえば、DLORW は 3 点、DLW は 3 点、LDORW は 3 点を獲得します。 1 ポイント。スペリング タスクはシリアル 7 の自動的な代替ではないため、患者が実行できないのではないかという理由だけでこのタスクを実行しないでください。
遅延リコール。患者に、以前に学習した 3 つの物の名前を思い出してもらいます。スコア I は、各回想ごとに 0 から 3 までのスコアを付けます。検査官 (および同室の介護者) の中には、患者に (「これは果物の一種です」と) 促す誘惑に駆られる人もいますが、これは許可されていません。指示された応答を採点しないでください。ただし、短期記憶の重症度を自分で評価するために、事後にその人が思い出すのを手助けしたい場合もあります。
言語と実践。命名: 患者に時計と鉛筆 (またはペン) を見せ、物体に名前を付けてもらい、正解ごとに 1 ポイント (合計スコア 0 ~ 2) を獲得します。この作業は、失認と表現性失語の両方を明らかにするのに役立つ可能性があります。視覚障害により物体が見えない人は、この項目をスキップして 25 点満点で採点するか (読み書き、五角形も除外する必要があります)、その人の手に物体を置くことができます。 、それらを識別するように求めます(ただし、これは技術的には視覚的な名前付けとは異なるタイプの認知スキルを評価します)。
繰り返し。患者に、あなたの後に「もし、それも、しかし」を繰り返すよう指示します。そのフレーズをはっきりと大きな声で言うようにしてください。正確に繰り返した場合は 1 点を獲得します。最も一般的な間違いは、「s」を省略することです ( 「no if、and、or buts」)、この場合、この項目は聴覚障害のある人、または英語が第一言語ではない人にとっては非常に難しい表現となる可能性があります。そのような人には慣れていない可能性がありますので、その文をゆっくりと大きな声で言うようにしてください。
3 段階のコマンド。患者に白紙の紙を渡し、「(a) 右手で紙を取り、(b) 半分に折り、(c) 床に置きます。」と指示します。 1 点を獲得します (可能)いくつかのバリエーションには、わかりやすくするために、患者に紙を「1 回」半分に折るように指示し、患者が膝の上に置くように指示することが含まれます。車椅子または運動能力が制限されている患者に、紙を手に取り、それをテーブルの上に置き、次に膝の上に置くなどの 2 つのことを行うよう指示します。患者は明らかに片手でそれを半分に折りたたむことができません。
読む。 「目を閉じてください」と大きく太字で印刷した紙を患者に見てもらい、そこに書かれていることを実行するように指示します。患者が従った場合は 1 点(合計 1 点)を獲得します。
書き込み。患者に白紙の紙を渡し(ページに線を引くことも可能)、文章を書いてもらいます。ポイント (0 ~ 1 のスコア) を獲得するには、文に主語と動詞があり、意味をなしている必要があります。正しい文法や句読点は必要ありません。運動障害または神経障害(脳卒中、重度の震え、進行したパーキンソン病など)のために書くことができない人は、この項目をスキップしてください。
工事。交差する 2 つの五角形の図を患者に渡し、それを写すように依頼します。ポイント (0 から 1 の可能性のあるスコア) を受け取るには、コピーには五角形の 10 個の角度がすべて含まれ、交差には 4 つの辺がなければなりません。振戦、異常な運動運動、片麻痺の存在を考慮に入れてください。運動障害により絵を描く能力がない人は、この項目をスキップしてください。
*ミニメンタルステート試験の採点と解釈
個人のスコアは 30 点中 X として報告され、どの項目が欠落したかについてのコメントが含まれる必要があります。前述したように、一部の感覚障害および運動障害では、合計スコアが 25 ~ 27 しか認められませんが、その場合、認知症のカットオフ ポイントは、スキップされたポイントの数だけ下方に調整できます。一般に、スコアが 24 以下 (30 点中) の場合は認知症に関する疑問が生じ、さらなる検査の必要性が示唆されます。軽度認知障害または MCI では、スコア 24 ~ 27 が一般的です (第 6 章を参照)。著者は、聞き逃した内容に応じて、スコア 25 から 27 で認知障害を疑うことがあります。思い出す際に 3 単語すべてを聞き逃したり、まったく場所を特定できなかったりする人は、調査が必要な潜在的な認知問題を抱えている可能性があります。
———————————-
ヒント
MMSE はスクリーニング検査であり、認知症を判定するためのゴールドスタンダードではないことを忘れないでください。あなたはそれを使って診断を下そうとしているのではなく、むしろ、1 つまたは複数の主要な認知領域に潜在的な欠陥がある人を特定したいのです。最初は、MMSE を、評価の方針を立てるのに役立つトリアージ ツールとして考えてください。診断が確立された後、MMSE は患者の経過を追跡するために役立ちます。
———————————-
少なくとも 8 年生以上の教育を受けた個人の標準スコアは 26 ~ 30 の範囲です。個人の教育が低い場合、標準スコアはより低い範囲 (スコア 20 ~ 26) に収まる可能性がありますが、その場合はより詳細な神経心理学的検査が必要になる場合があります。 。軽度の認知症スコアは通常 20 点から 24 点の範囲にあり、中等度の機能障害は 10 点から 20 点の範囲にあり、重度の機能障害は通常 10 未満になります。一般に、アルツハイマー病患者のほとんどは、以下のいずれかのスコアを失います。 MMSE では毎年 2 ~ 4 ポイント。せん妄とうつ病は、注意力、集中力、モチベーションの程度に応じて、その人のスコアを大幅に下げる可能性があります。テストに対する無関心、非協力的、偏執的な態度も、人為的にスコアを下げる可能性があります。個人のスコアについて実際的な観点を得るには、臨床医はその人の以前のスコア、臨床状態、年齢、教育を忘れずに確認する必要があります。臨床医が 1 つ以上の項目を正しく採点したかどうか確信が持てない場合は、患者のスコアとともに質問や懸念事項を必ず文書化する必要があります。臨床医は、問題の項目を含めるか除外するかに基づいてスコア範囲を追加することを検討できます。
時計描画テスト。 CDT は、その単純さ、さまざまな領域の欠陥を明らかにする能力、および結果の明白さにおいて、魅力的なテストです。いびつな時計を見ると、誰かの答えが間違っているかどうかが直感的にわかります。 CDT の指示は簡単です。患者に時計の文字盤を描いてもらい、その上に数字を置き、次に針の中に 11 時 10 分または 8 時 20 分を読み取るように指示します。これら 2 つの時間が要求される理由の背後にある論理は、患者に左右の空間フィールドの両方を使用させ、実行と前頭葉の機能を最大化して 2 に 10 分 (または 4 に 20 分) を割り当てることです。この課題を正しく完了する個人の能力は、記憶、言語理解、視空間および視覚運動能力、集中力、実行機能、細かい運動能力、数学的能力、視覚野など、認知機能の多数の領域に関する情報を提供します。これらのスキルは、両半球のさまざまな損傷されていない脳領域に依存しているため、選択的な領域の損傷が時計の描画に反映される可能性があります。
時計図面の評価は、それが使用されている状況に応じて、定性的または定量的に行うことができます。多くの検査官は、図面のコピーを他の臨床データとともに提示するだけで、結果の解説や解釈も含めます。他の審査官は図面の数値スコアを導き出すことを好むため、研究者は長年にわたって、CDT をスコア化し分析するためのさまざまな方法を開発してきました。おそらく最も簡単な方法は、時計のすべての特徴 (文字盤、数字、針、時間) が正しいか、または間違っているかのいずれかである Mini-Cog で見つかります。認知症の可能性があるかどうかの決定ツリーは、部分的にこの単純な区別に依存します。同様に単純ですが、より定量的なスコアリング手法では、次の 4 つの要素が正しく表現されている場合に 1 ポイントを獲得します: (a) 時計の文字盤が円で描かれている、(b) 数字が正しい位置にある、(c) 12 個の位置がすべて含まれている、および (d)手を正しい位置に置きます。 4 ポイントのスコアリング方法と、より詳細な 10 ポイントのスコアリング テクニックは、付録 A の Pocket Card A.4B に記載されています。
ミニコグ。 Mini-Cog は、非常に迅速かつシンプルな認知画面であり、実行には約 3 分かかります。これは、3 項目の再現テストと時計の描画で構成されます。被験者は、(a) 3 つの無関係な単語を繰り返す (MMSE のように)、(b) 時計を描く (CDT のように)、(c) 3 つの単語を思い出すように求められます。どの単語も思い出せない場合はおそらく認知症であると分類され、3 つすべてを思い出せる場合はおそらく認知症ではないと分類されます。 1 つまたは 2 つの単語しか思い出せない人は、CDT に基づいて分類されます。時計が何らかの形で異常であれば、おそらく認知症であると考えられますが、時計が正常に構築されている場合は、おそらく認知症ではないと考えられます。 Mini-Cog での分類方法は合理化されており、MMSE に必然的に従う解釈が排除されています。 Mini-Cog は、さらなる精査のために個人を特定するトリアージの優れた方法として機能するだけでなく、CDT とその結果からマイニングできる豊富なデータも保持します。
※その他のスクリーニング検査
MMSE、CDT、および Mini-Cog に加えて、認知障害の他のいくつかのスクリーニング検査についても簡単に説明します。 Henry Brodatyらは、既存のほとんどの短い認知画面をレビューし、さまざまな設定で有効で、簡単で使いやすい理想的な画面として、Mini-Cog、一般医師認知機能評価(GPCOG)、および記憶障害画面(MIS)を推奨しました。迅速に管理します。 GPCOG には、遅延想起、時間的見当識、ニュースイベントの想起、CDT に関する項目を含む 9 ポイントの認識セクションと、患者の物忘れ、言葉探しの難しさ、お金と薬の管理に関する質問を含む 6 ポイントの情報提供セクションがあります。 、輸送の援助。 GPCOG のスコアが 8 より大きいか 5 より小さい場合は、それぞれ認知が正常または障害があることを示しますが、情報提供者が 3 つ以上の項目で問題を支持した場合、5 から 8 までのスコアを持つ個人は認知障害があると指定されます。 MIS は、遅延および手がかりカテゴリーの想起を検査する 4 項目のテストで、実施にかかる時間は 4 分未満です。他の認知スクリーンよりも収集する情報は少ないですが、認知障害のある個人を識別する統計的能力は同等です。
7 分間のスクリーニングは 4 つの部分で構成されます: (a) 見当識に関する簡単なテスト、(b) 16 枚の絵カードを使用した記憶テスト、(c) CDT、および (d) 患者の名前を尋ねる言語流暢さのテスト60秒以内にできるだけ多くの動物を捕まえます。スクリーニングにはわずか 7 分しかかからないとされており、AD に罹患する確率が高い、低い、または不確定であることを示す複合スコアが得られます。この検査はアルツハイマー病患者を特定するのに効果的ですが、他の形態の認知症にはそれほど効果的ではありません。認知評価スクリーニング テスト (CAST) は、一般の診療所で使用するために設計されました。これは次の 3 つの部分で構成されます。(a) オリエンテーション、個人的な背景、一般知識、および視覚的な構築スキルを対象とした質問とタスクをスクリーニングします。 (b) 数学的および機能的テスト。 (c) 個人の認知問題の歴史に関する 13 個のはいまたはいいえの質問。 CAST は検査官の時間と訓練を最小限に抑えており、表向きには待合室に座っている患者でも記入できますが、CAST は少なくとも高校教育を受け、指示に従うのに十分なスキルを備えた個人に限定されています。テストを完了します。検査官が座って患者を検査に導くには、おそらく 10 ~ 15 分かかります。
時間と変化のテストは、次の 2 つの部分で構成される比較的簡単なテストです: (a) 患者は 11 時 10 分にセットされた時計を見て時間を言うように求められ、(b) 患者は次のように求められます。 1 ドルの小銭を 4 分の 3、7 ダイム、7 ニッケルから選択します。どちらかの課題に正しく反応できない場合、認知症にとってプラスの結果となります。 Time and Change Test には広範な検証が不足していますが、外来患者と入院患者の両方の設定でベッドサイドで役立つ検査となり、ほとんどの臨床医が簡単に実施できます。それは、米国の貨幣に関する個人の知識によってのみ制限されます。
祝福された情報記憶集中テスト (BIMC) も、MMSE よりも前から行われている認知症の簡単な認知スクリーニングですが、形式と内容が MMSE に似ています。 BIMC は、方向性、個人的背景、一般知識、言語、数値順序、記憶を評価する 26 項目で構成されています。よりトリッキーな項目のうち 2 つは、患者に第一次世界大戦と第二次世界大戦の日付を答えるよう求めるもので、世代を重ねるごとにあまり馴染みのなくなった質問である。 BIMC の短縮版は、Blessed Orientation-Memory-Concentration Test と呼ばれ、BIMC の 6 つの項目で構成されています。
精神状態の短いテストは、MMSE に似ており、見当識、注意、想起、計算、抽象化、視覚的構築、および知識を評価し、時計を描く項目が含まれます。
他にも多数の認知スクリーニングが利用可能であり、そのうちのいくつかは感度と特異度において MMSE と同等またはそれを上回っています。 Brodaty による多数のテストに関する興味深いレビューの引用など、テキストの最後にある推奨読書にいくつかの役立つ参考文献が記載されています。コグニティブ・スクリーンを管理するための全体的なガイドは、Pocket Card A.4A にあります (詳細については、第 5 章の表 5.5 も参照してください)。
*拡張された認知画面
状況によっては、臨床医は、一連の神経心理学的検査をすべて実施することなく、より広範囲でより詳細な認知スクリーニングを取得したい場合があります。拡張された認知スクリーニングはこの目標を達成できる可能性があり、また、何らかの理由で神経心理学的検査に戻ったり協力したりする可能性が低い個人にとっても便利になる可能性があります(言い換えれば、臨床医は自分の検査や検査を行う機会を利用する必要があります)彼女はできるだけ多くの情報を入手する必要があります)。いくつかの認知スクリーニング検査では MMSE よりも多くの情報が得られますが、実施には 20 ~ 45 分かかります。各スケールは、複合スコアと、測定された各ドメインまたは要素のサブスコアを生成します。これらの尺度には、Mattis 認知症評価尺度、神経行動認知状態検査、神経行動評価尺度、および修正ミニ精神状態が含まれます。アルツハイマー病評価スケール、認知サブスケール、または ADAS-Cog は、多くの臨床試験で AD に対する薬剤の有効性を評価するために使用される 45 ~ 60 分の一連のテストです。これは認知症の拡張スクリーニングにも役立ち、投与も比較的簡単です。この章で説明されているいくつかのスケールの参考資料は、本書の最後にある「推奨読書」に記載されています。

